Атопический дерматит: симптомы и особенности лечения
Атопический дерматит — хроническое воспалительное заболевание кожи, сопровождающееся зудом, сухостью, раздражением и частыми обострениями. В основе его развития лежит генетически обусловленная повышенная чувствительность организма к воздействию аллергических раздражителей. Нередко он сочетается с другими проявлениями атопии — бронхиальной астмой, аллергическим ринитом или конъюнктивитом. Однако даже при наличии генетической предрасположенности заболевание не всегда проявляется, и важную роль играют провоцирующие факторы, запускающие воспалительный процесс.
Причины атопического дерматита
Точная причина заболевания неизвестна. Однако известно, что патофизиология, лежащая в основе этого состояния, сложна. Было показано, что серьезные генетические факторы и влияние окружающей среды играют роль в возникновении и обострениях атопического дерматита.
- Генетическая основа. Генетическая основа атопического дерматита подкрепляется тем фактом, что дети родителей, которые были или затронуты этим заболеванием, чаще страдают этим заболеванием, чем другие младенцы.
- Иммунологическая основа. Также возможны дефекты в моноцитах и клетках Лангерганса. Эти клетки играют важную иммунологическую роль в коже, что приводит к усилению и подавлению иммунных и воспалительных реакций. Эти клетки могут также реагировать на аллергены окружающей среды, такие как пылевые клещи, шерсть животных, определенные продукты, сорняки, плесень, бактерии. Это известные триггеры, которые приводят к обострению атопического дерматита.
- Изменения кожи. В частности, возникают дефекты производства керамидов в роговом слое. Низкое содержание керамидов приводит к повреждению проницаемого барьера рогового слоя, что приводит к потере влаги и воды. Избыточная потеря воды из кожи приводит к высыханию и растрескиванию кожи.
- Триггеры окружающей среды. Некоторые из общих триггеров окружающей среды, которые вызывают обострение атопического дерматита, включают аллергены. Эти аллергены представляют собой вещества, которые могут вызывать ненормальную реакцию организма или вызывать аллергические реакции.
Одной из ведущих причин считается нарушенный кожный барьер. У людей с атопическим дерматитом уровень жирных кислот в коже снижен, и она становится более проницаемой для аллергенов и микробов. Это особенно актуально в условиях сухого климата, частого контакта с водой и использованием агрессивных моющих средств. Экзогенные раздражители — химикаты, синтетические ткани, пыльца, шерсть животных — способны вызвать обострение или ухудшение состояния кожи.
Немалую роль играет и стресс. Нервная перегрузка нередко становится пусковым механизмом начала заболевания или его обострения. Психоэмоциональное напряжение влияет на иммунную систему и усиливает воспалительные процессы. Особенно ярко это заметно при хроническом течении, когда психологическое состояние напрямую связано с тяжестью симптоматики.
Иммунные нарушения также важны: при атопическом дерматите наблюдается отклонение в работе иммунной системы по пути гиперреакции — то есть, в ответ даже на безвредные раздражители развивается выраженное воспаление, сопровождающееся зудом и покраснением. У некоторых пациентов присутствует сопутствующее нарушение микрофлоры кожи, способствующее присоединению вторичной инфекции, что существенно отягощает течение болезни.
Примечательно, что у представителей разных возрастов проявления могут отличаться. У младенцев чаще поражается лицо и наружные участки конечностей, у подростков — сгибы коленей и локтей, а у взрослых — кожа лица, шеи, рук и зоны вокруг глаз. Именно особенности проявлений у старших возрастных категорий привели к возникновению термина «атопического дерматита у взрослых».
Предрасполагающие факторы могут включать наследственность — если один или оба родителя страдают от аллергии или астмы, риск развитию атопического кожного расстройства значительно возрастает. Кроме того, роль играют и факторы образа жизни: курение, нерегулярное питание, загрязнение окружающей среды — всё это ослабляет систему защиты организма и способствует смене ремиссий на обострения.
Таким образом, атопический дерматит — это результат сложного взаимодействия внутренних и внешних факторов, среди которых ведущую роль играют состояние кожного барьера, иммунные реакции и воздействие стрессов или аллергенов&
Понимание этих причин — важный шаг к тому, чтобы разработать комплексный подход к лечению и улучшению качества жизни человека, страдающего от этого дерматологического заболевания.
Клиническая картина у детей и взрослых
Атопический дерматит проявляется в разном возрасте и может существенно отличаться по характеру высыпаний и тяжести течения. Однако несмотря на вариативность симптомов, клиническая картина сохраняет ряд характерных признаков, которые позволяют врачу легко заподозрить наличие этого хронического воспалительного расстройства кожи.
Признаки и симптомы атопического дерматита сильно различаются от человека к человеку. Эти симптомы включают:
- Зуд, часто сильный, который может усиливаться ночью.
- Сухость кожи.
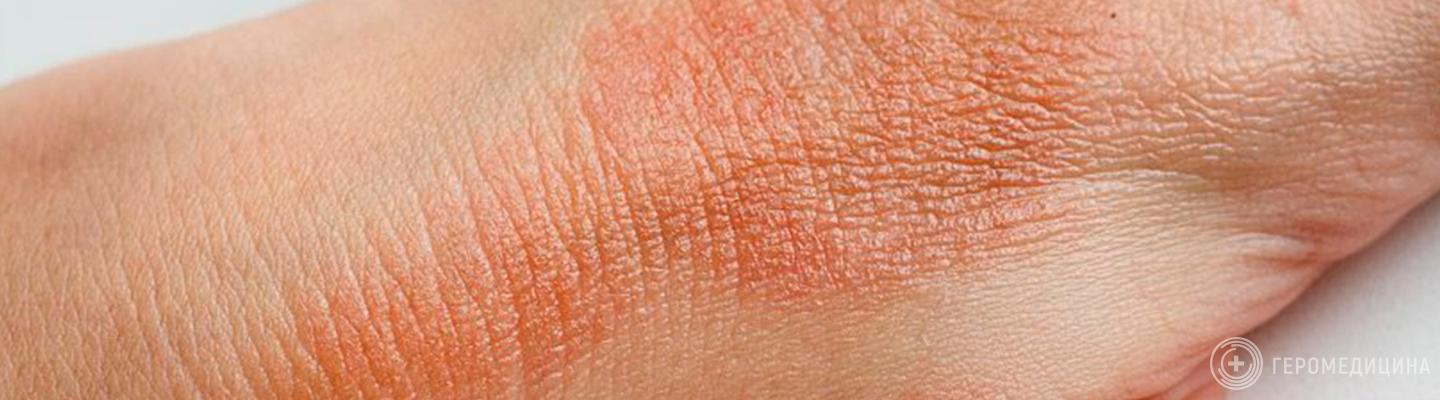
- Красные пятна, которые чаще всего встречаются на руках, ногах, запястьях, груди, лице, лодыжках и внутри складок на локтях и коленях.
- У младенцев чаще всего появляются красные зудящие пятна на лице и коже головы.
- Появление чешуйчатой кожи, которая может потрескаться, стать более красной и чувствительной от царапин при зуде — особенно у детей.
Обратитесь к терапевту как можно скорее, если вы считаете, что ваша кожа или кожа вашего ребенка могла быть инфицирована.
Ключевыми симптомами являются выраженный зуд, шелушение, сухость и покраснение кожи. Обычно эти проявления затрагивают зоны сгибов локтей и коленей, шею, запястья, лицо. У некоторых людей очаги воспаления распространяются на большие участки тела, включая грудь, спину или область поясницы. Зуд при этом может быть настолько сильным, что приводит к расчесам и микротравмам, способствующим проникновению бактерий и развитию вторичного инфицирования.
Одной из характерных черт атопического дерматита является его стадийность. Заболевание условно делится на три стадии: острая, подострая и хроническая. В острой стадии происходит активное воспаление — кожа отекает, покрывается яркими папулами и пузыриками, может мокнуть, зуд усиливается. Подострая форма характеризуется снижением интенсивности воспалительного процесса, бледно-розовыми пятнами, шелушением и сухостью. При хронической стадии воспаление смещается вглубь кожи, появляются лихенифицированные (утолщённые, грубые) участки, кожа теряет эластичность и приобретает сероватый оттенок.
Примечательно, что такие изменения кожного покрова редко проходят полностью даже в период ремиссии. У пациента часто сохраняется сухость, повышенная чувствительность к внешнему воздействию, а иногда — легкий зуд или дискомфорт. В этом заключается одна из особенностей хронического характера заболевания: даже при отсутствии ярких воспалительных симптомов кожа требует постоянного ухода.
Отличительной особенностью у многих пациентов является изменчивость течения заболевания в зависимости от времени года. Ухудшение чаще наблюдается в холодный сезон, когда влажность воздуха понижается, а контакт с синтетической одеждой усиливается. У некоторых, напротив, обострения приходятся на весну или лето, что может быть связано с повышенной активностью пыльцы и других аллергенов.
Важно отметить, что при атопическом дерматите существует значительное индивидуальное разнообразие течения и проявлений. У одних пациентов заболевание длительное время протекает в лёгкой форме, с редкими обострениями, у других — принимает тяжёлую форму, сопровождающуюся практически постоянными симптомами, устойчивыми к терапии. Особенно тяжело переносят хроническое течение пациенты зрелого возраста: у взрослого человека проявления имеют упорный характер, доставляют выраженные физические и психоэмоциональные страдания и существенно снижают качество жизни.
Зуд, который сопровождает атопический дерматит течение всей жизни пациента, делает даже простые действия, такие как сон и работа, значительно сложнее. Постоянное стремление к устранению зуда ведёт к кожным травмам, что запускает новый виток воспаления и закрепляет патологическую цепочку.
Таким образом, знание особенностей клинической картины, стадий и индивидуального течения позволяет точно диагностировать атопический дерматит, определить степень заболевания и выработать наиболее эффективную стратегию дальнейшего лечения и ухода за кожей.
Методы лечения атпического дерматита
Лечение атопического дерматита требует комплексного подхода, направленного как на устранение симптомов, так и на предотвращение новых обострений. Поскольку заболевание имеет хронический характер, важным элементом терапии становится не только устранение обострений, но и поддержание стойкой ремиссии. Это достигается за счёт сочетания медикаментозных методов, правильного ухода за кожей, избегания провоцирующих факторов и коррекции образа жизни.
Первый шаг в терапии — восстановление кожного барьера. На фоне атопического дерматита кожа теряет влагу, становится уязвимой для бактерий и аллергенов. Регулярное использование эмолентов (увлажняющих и смягчающих кремов) помогает восполнить дефицит липидов и удерживать влагу в коже. Эмоленты необходимо применять не только во время обострения, но и в период ремиссии, иногда — несколько раз в день. Это позволяет сократить частоту рецидивов, облегчить общее состояние кожи и уменьшить выраженность хронических симптомов.
Следующим этапом является использование противовоспалительных средств. Традиционно в лечение входят топические кортикостероиды, применяется строго по назначению врача и в определенной дозировке. Они эффективно снимают воспаление, уменьшают зуд и покраснение при обострениях. В случаях, когда требуется более щадящая терапия, могут использоваться ингибиторы кальциневрина — они обладают менее агрессивным действием, а потому подходят для длительного применения и нанесения на чувствительные участки кожи, например, лицо или шею.
При тяжёлом течении заболевания, устойчивом к традиционной наружной терапии, прибегают к системным препаратам. Это могут быть антигистаминные средства (особенно актуальны в ночное время для уменьшения зуда), иммуномодулирующие средства или современные биологические препараты, которые воздействуют на конкретные цепи иммунной реакции. В последние годы успешно применяется дупилумаб — моноклональное антитело, блокирующее рецепторы интерлейкинов, участвующих в развитии воспаления при атопическом дерматите. Он продемонстрировал высокую эффективность и хорошую переносимость, особенно у тех пациентов, у которых проявления заболевания не поддаются стандартной терапии.
Кроме фармакологического лечения важно также скорректировать пищевое поведение и распорядок дня. У людей с диагностированным атопическим дерматитом нередко выявляется пищевая аллергия или индивидуальная непереносимость продуктов (например, молока, яиц, морепродуктов). Питание должно быть сбалансированным, гипоаллергенным, с минимальным количеством консервантов, красителей и сахара.
Не стоит забывать и о важности устранения внешних раздражителей. Люди, страдающие атопическим дерматитом, должны избегать синтетической одежды, моющих средств с агрессивными компонентами, резких перепадов температур и ситуаций эмоционального перенапряжения. Особенно необходимым становится обучение пациента навыкам самонаблюдения и самостоятельной коррекции ухода за кожей на основе изменений её состояния.
В современной практике лечение всё больше основывается на принципах так называемой проактивной терапии. Суть заключается в том, что после достижения ремиссии пациент продолжает использовать противовоспалительные средства на потенциально проблемных участках кожи в течение нескольких недель — 1-2 раза в неделю. Это помогает продлить ремиссию и предотвратить возвращение симптомов, что особенно важно при частых рецидивах.
Атопический дерматит может вызывать раздражение и дискомфорт, если его не контролировать, но с помощью хорошо обученного дерматолога вы можете разработать план лечения, чтобы эффективно управлять этим состоянием.
Таким образом, лечение атопического дерматита — это многозадачный процесс, включающий не только медикаментозные вмешательства, но и образ жизни, уход за кожей и психологический комфорт. Только сочетание этих факторов позволяет достичь длительной ремиссии и существенно повысить уровень повседневной жизни при этом хроническом кожном заболевании.
Профилактика обострений и уход за кожей при атопическом дерматите
Несмотря на достижения в области дерматологии и разработку эффективных методов терапии, атопический дерматит остаётся заболеванием, склонным к частым рецидивам. Именно поэтому неотъемлемой частью ведения пациента становится профилактика обострений и грамотный повседневный уход за кожей. Эти меры не только продлевают периоды ремиссии, но и существенно облегчают течение при возникновении симптомов.
На первом месте по значению — восстановление и поддержание естественного защитного барьера кожи. Люди, страдающие атопическим дерматитом, должны применять специальные увлажняющие средства на постоянной основе. Предпочтение отдаётся безароматизированным эмолентам, содержащим физиологические липиды, глицерин, мочевину или церамиды. Нанесение таких средств рекомендуется сразу после водных процедур, чтобы запечатать влагу в коже и предотвратить её потерю.
Психоэмоциональное равновесие также играет решающую роль. Эмоциональные потрясения, хронический стресс, недосыпание — всё это может провоцировать ухудшение состояния. Поддержка со стороны семьи, психотерапевта, освоение методов релаксации помогает регулировать эмоциональный фон и снятие психосоматического компонента заболевания.
Особенно это важно для пациента с длительным стажем заболевания, у которого развиваются устойчивые признаки хронического атопического дерматита.
При атопическом дерматите профилактические меры и уход за кожей играют едва ли не более важную роль, чем само лечение во время обострений. Эта системная забота о коже, окружающей среде и общем образе жизни позволяет минимизировать проявления заболевания, обеспечивая пациенту комфорт и уверенность в завтрашнем дне.
+7 (926) 12-97-447

Отзывы о клинике
Посмотрите отзывы о многопрофильной клинике Garnet Clinic.
Garnet Clinic


