Подагра - симптомы и лечение
Причины развития подагры: метаболические нарушения и факторы риска
Подагра - хроническое заболевание, связанное с нарушением обмена мочевой кислоты в организме. Оно характеризуется повышением уровня мочевой кислоты в крови и ее отложением в виде кристаллов урата натрия в суставах, тканях и органах. Основной причиной развития подагры считается избыток мочевой кислоты, который либо образуется в чрезмерных количествах, либо плохо выводится почками.
Также это может быть как первичное нарушение обмена веществ, обусловленное генетическими особенностями, так и вторичные факторы. У пациентов с наследственной предрасположенностью к нарушению пуринового обмена подагра может проявиться еще в молодом возрасте. Однако чаще всего заболевание развивается у мужчин среднего и пожилого возраста, а также у женщин после менопаузы.
К числу факторов риска, способствующих развитию заболевания, относятся:
- несбалансированное питание с преобладанием мясных продуктов, алкоголя, особенно пива, и сладких напитков;
- ожирение и сидячий образ жизни;
- артериальная гипертензия, сахарный диабет и другие сопутствующие заболевания;
- прием некоторых медикаментов, таких как диуретики, способствующих накоплению мочевой кислоты;
- хронические почечные болезни, мешающие полноценному выведению уратов.
Поскольку подагра является многофакторной патологией, ее лечение требует устранения как первопричин, так и вторичных провоцирующих факторов. Это позволяет не только купировать острые приступы, но и предотвратить прогрессирование заболевания, что особенно важно в контексте лечения и профилактики подагры.
Кроме собственно повышенного уровня мочевой кислоты, важно учитывать наличие других метаболических отклонений, сопровождающих заболевание. Часто подагру рассматривают как часть метаболического синдрома, включающего гиперлипидемию, инсулинорезистентность и абдоминальное ожирение.
Особенности клинической картины и первые тревожные сигналы
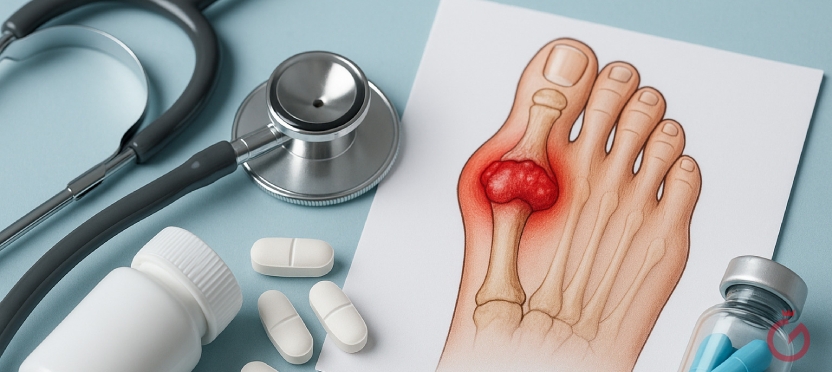
Подагра имеет характерную клиническую картину, которая помогает врачу быстро заподозрить заболевание. Одним из первых симптомов часто становится внезапная, острая боль в суставе, особенно в ночное время. Наиболее часто поражается сустав большого пальца ноги. Эта локализация считается классической и позволяет точнее дифференцировать от других суставных патологий.
Болезненность в пальце ноги может быть настолько сильной, что малейшее прикосновение вызывает резкий дискомфорт. Сустав опухает, кожа над ним краснеет и становится горячей на ощупь. Помимо пальца, иногда страдают коленные, голеностопные, локтевые и лучезапястные суставы. При отсутствии лечения воспалительный процесс может распространяться, вовлекая в патологию всё больше участков, поэтому при первых симптомах важно записаться на прием к врачу-терапевту для проведения диагностики и подбора лечения.
Особенностью заболевания является асимметричность поражений - воспаление охватывает один сустав и только со временем возвращается на другие. При хроническом течении подагра постепенно разрушает суставные хрящи, формируются тофусы - плотные узелки под кожей, заполненные кристаллами уратов. Это происходит из-за длительного накопления мочевой кислоты, которую организм не способен эффективно перерабатывать и выводить.
Как проявляется подагра у разных пациентов, зависит от множества факторов: возраста, сопутствующих заболеваний, уровня обменных нарушений и образа жизни. У одних пациентов приступы редки, но очень острые, у других - более частые, пусть и в менее выраженной форме. В любом случае, наличие таких симптомов требует немедленного обследования и разработки стратегии лечения.
Помимо суставных проявлений, заболевание может затрагивать почки. У некоторых пациентов уратные кристаллы откладываются в мочевыводящих путях, вызывая мочекаменную болезнь. Это осложнение особенно опасно, так как может привести к значительному ухудшению функции почек.
Важно понимать, что симптомы подагры нельзя игнорировать. Первичные приступы могут казаться редкими и случайными, но заболевание склонно к хронизации и прогрессу. Симптомами подагры также могут быть общая слабость, повышение температуры тела и снижение подвижности пострадавшего сустава. Именно они вынуждают обращаться за медицинской помощью уже на раннем этапе, что повышает шансы на скорейшее улучшение состояния.
Современные подходы к диагностике подагры
Для успешного лечения важно своевременно распознать заболевание. Диагностика основывается как на клинической картине, так и на результатах лабораторных и инструментальных исследований. Поскольку подагра может напоминать другие воспалительные заболевания суставов, особенно артриты различного генеза, потребуется комплексный подход к обследованию пациента.
Первым этапом всегда становится сбор анамнеза. Врач обращает внимание на то, как давно появились первые симптомы заболевания, их выраженность, частоту приступов и связь с приемом пищи, алкоголя или стрессовыми ситуациями. Особое значение имеют семейные случаи подагры - генетический фактор часто играет ключевую роль. Также анализируется рацион пациента, наличие других хронических заболеваний - сахарного диабета, артериальной гипертензии, ожирения.
Из лабораторных методов наиболее информативным является анализ крови с определением уровня мочевой кислоты. Повышенные показатели (гиперурикемия) характерны для большинства пациентов, однако нужно учитывать, что в момент острого приступа уровень мочевой кислоты может быть нормальным. В таких случаях анализы проводятся повторно в межприступный период.
Также важную роль играет общий анализ крови: он подтверждает наличие воспалительного процесса (повышенный уровень лейкоцитов, СОЭ, С-реактивного белка). Анализ мочи помогает оценить функцию почек и выявить возможные осложнения, вызванные заболеванием.
Уточнить диагноз помогает исследование синовиальной жидкости сустава, взятой с помощью пункции. При наличии кристаллов урата натрия в жидкости диагноз подтверждается. Это самый надежный метод, позволяющий отличить подагру от других артритов, особенно если поражен сустав пальца.
Для оценки степени повреждения суставов и мягких тканей применяются ультразвуковое исследование и рентгенография. На рентгенограммах хронической формы подагры можно увидеть деструктивные изменения, разрежения костной ткани, наличие тофусов. Современные методы визуализации, такие как КТ или МРТ, применяются при осложненных формах заболевания.
Поставить диагноз важно как можно раньше, поскольку именно на начальном этапе легче всего добиться стойкой ремиссии. Знание клинических симптомов заболевания и использование точных диагностических методов позволяют не только выявить, но и спланировать индивидуальный метод лечения, адаптированный к особенностям пациента.Для контроля динамики заболевания и оценки эффективности терапии пациенту рекомендуется регулярно проходить лабораторные обследования — удобнее всего рассчитать необходимые исследования с помощью калькулятора анализов на сайте.
Комплексный подход к лечению подагры: медикаментозные и немедикаментозные стратегии
Успешное лечение невозможно без системного подхода, который включает в себя как медикаментозные, так и немедикаментозные меры. Важно понимать, что основной целью терапии при данном заболевании является не только купирование острых приступов, но и нормализация уровня мочевой кислоты в крови, предотвращение образования уратных кристаллов и развитие осложнений.
Медикаментозное лечение подагры включает несколько направлений. Во-первых, в период острого приступа применяются нестероидные противовоспалительные препараты (НПВП), которые уменьшают воспаление и боль. Назначаются также колхицин или кортикостероиды в зависимости от индивидуальной переносимости и наличия ограничений. Эти лекарства помогают в кратчайшие сроки справиться с симптомами, но не влияют на уровень мочевой кислоты, поэтому не подходят для длительной терапии.
Во-вторых, после купирования острого воспаления назначаются препараты, снижающие уровень мочевой кислоты — урикозурики (усиливают выведение кислоты почками) и ингибиторы ксантиноксидазы (уменьшают ее синтез в организме). Это основа долгосрочного контроля заболевания, и такие медикаменты пациент должен принимать регулярно, нередко пожизненно. При этом подбор дозировки осуществляется индивидуально с учетом функции почек и других параметров.
Однако медикаментозная терапия даст максимальный результат только в сочетании с корректировкой образа жизни. В первую очередь, важнейшим элементом является питание. Необходимо исключить продукты, богатые пуринами, такие как красное мясо, субпродукты, некоторые виды рыбы и морепродуктов. Отказ от алкоголя, особенно пива и сладких напитков с фруктозой, также является обязательным условием при лечении.
Питание должно быть сбалансированным, включать овощи, злаки, нежирные молочные продукты. Важна нормализация веса - ожирение усиливает проявления подагры, оказывает дополнительную нагрузку на суставы и нарушает обмен веществ. При избыточной массе тела снижение веса часто приводит к уменьшению частоты обострений и облегчает контроль заболевания.
Дополнительные меры включают умеренные физические нагрузки, которые способствуют улучшению метаболизма, а также отказ от курения и регулярное наблюдение у врача. Важно контролировать уровень мочевой кислоты, особенно в динамике, корректируя терапию при необходимости. Именно такой системный подход обеспечивает стабилизацию состояния пациента и предотвращает рецидивы.
Профилактика приступов и изменение образа жизни при подагре
Эффективная профилактика столь же важна, как и само лечение. После купирования острого приступа перед пациентом встает задача предотвращения рецидивов — и здесь основную роль играет комплекс мероприятий, направленных на стабилизацию уровня мочевой кислоты и снижение воспалительной активности. Профилактика не ограничивается приемом препаратов: она требует пересмотра привычек, уровня нагрузки, режима питания и даже режима сна.
Одним из важнейших элементов профилактики является постоянный контроль уровня мочевой кислоты в крови. Даже если боли исчезли и человек чувствует себя хорошо, высокое содержание уратов может сохраняться, постепенно приводя к повреждениям внутренних органов и суставов. Поэтому пациенты должны проходить регулярные обследования, включающие биохимический анализ крови и оценку работы почек. Это особенно важно для пожилых людей и тех, у кого уже были осложненные формы заболевания.
Рациональное питание — основа успешной профилактики. Следует избегать продуктов, богатых пуринами, переработанных мясных изделий, жирной пищи, жареных блюд и сладких напитков. Чрезмерное потребление этих продуктов ведет к повышению уровня мочевой кислоты, что сразу же влияет на течение заболевания. Важно также ограничить добавленную соль, поскольку она способствует задержке жидкости в организме и может ухудшать функцию почек.
Рацион должен включать много жидкости (не менее 2 литров в сутки), овощи, фрукты с низким содержанием фруктозы, кисломолочные нежирные продукты, крупы и нежирное белое мясо птицы. Обязательно нужно контролировать массу тела. Быстрое снижение веса нежелательно — лучше уменьшать его постепенно, под контролем врача или диетолога. Избыточная масса тела считается важным фактором, провоцирующим обострение подагры, так как сопровождается метаболическими нарушениями и нагрузкой на суставы.
Хронический стресс, недосыпание, нарушение режима дня — всё это тоже влияет на обменные процессы, провоцируя приступы. Пациентам рекомендуется соблюдать режим сна, чаще бывать на свежем воздухе, использовать техники расслабления и при необходимости работать с психологом. Такой комплексный подход помогает легче справляться с заболеванием и значительно уменьшает вероятность следующего обострения.
Систематическая профилактика приступов должна стать частью образа жизни, а не временной мерой. Пациенты, у которых заболевание диагностировано на ранней стадии, и которые ведут сбалансированный образ жизни, могут на долгие годы избежать серьезных ухудшений. Это особенно важно, учитывая то, как тяжело проявляется подагра, особенно в области суставов пальца ноги, где даже легкое прикосновение вызывает резкую боль.
Роль сопутствующих заболеваний и индивидуального подбора терапии
Подагра крайне редко протекает изолированно от других нарушений здоровья. На практике у большинства пациентов выявляются сопутствующие патологии, напрямую влияющие на течение этого заболевания, выражающиеся симптомами и реакцией на терапию. К таким нарушениям относятся сахарный диабет, артериальная гипертензия, ожирение, болезни почек и печени, а также болезни сердечно-сосудистой системы.
Наличие сопутствующих заболеваний требует повышенного внимания к выбору препаратов. Некоторые медикаменты, используемые при лечении других состояний, могут усугублять течение подагры. Например, распространённые препараты - диуретики, применяемые при гипертонии, тормозят выведение мочевой кислоты почками и часто становятся провоцирующим фактором развития приступов. В таких ситуациях необходимо провести корректировку схемы терапии под контролем профильного специалиста.
Зависимость подагры от почечной функции также находится в фокусе внимания врачей. Даже легкое изменение фильтрационной способности почек может привести к задержке уратов в организме. У пациентов с хроническими заболеваниями почек нужно с особой осторожностью подходить к выбору урикозурических препаратов, так как они могут оказывать дополнительную нагрузку на орган. В таких случаях предпочтение отдаётся ингибиторам ксантиноксидазы, контролирующим синтез мочевой кислоты на уровне ферментов.
Еще одно важное направление - лечение подагры в условиях выраженного метаболического синдрома. При наличии ожирения, инсулинорезистентности и гиперлипидемии необходимо проводить комплексную коррекцию обменных нарушений. Только нормализуя углеводный и липидный обмен, можно добиться стабильного снижения уровня мочевой кислоты и длительной ремиссии заболевания.
Также необходимо учитывать, что проявления могут отличаться в зависимости от пола и возраста пациента. У женщин после менопаузы наблюдается резкое увеличение риска развития заболевания, связанное с гормональными изменениями, нарушением водно-солевого обмена и ослаблением почечной функции. В возрасте старше 60 лет подагра нередко маскируется под другие заболевания суставов, особенно артроз. Поэтому индивидуальный подход - важнейшее условие, способствующее качественной диагностике и лечению.
Психоэмоциональное состояние пациента также влияет на успех терапии. Хронические боли, ограничение подвижности, страх перед очередным обострением могут вызывать тревожность и даже депрессивные состояния. Это, в свою очередь, негативно сказывается на соблюдении режима питания и приеме препаратов. В таких случаях помогают консультации с психологом и участие в группах поддержки, что повышает мотивацию пациента к соблюдению рекомендаций.
Индивидуально подобранное лечение подагры должно учитывать не только проявления симптомов, но и все факторы, влияющие на развитие и течение заболевания. Только комплексный подход к пациенту позволяет снизить частоту приступов, замедлить прогресс разрушений суставов и значительно улучшить качество жизни. Именно такие стратегии дают стойкий результат и помогают минимизировать последствия прогрессирования патологии.
Более того, проявляется подагра не только как локальное воспаление сустава, но и как системное нарушение обмена веществ, что делает индивидуализацию терапии ключевым элементом современной медицины.
+7 (926) 12-97-447

Отзывы о клинике
Посмотрите отзывы о многопрофильной клинике Garnet Clinic.
Garnet Clinic


